Гестаційний цукровий діабет при вагітності
- Патофізіологія наслідки гестаційного цукрового діабету і вплив на плід
- Фактори ризику ГСД
- Діагностика гестаційного цукрового діабету: показники і норма
- 1 фаза
- Ведення пацієнток з ГСД
- Показання до інсулінотерапії, рекомендації Російського національного консенсусу
- Лікування гестаційного цукрового діабету у вагітних: підбір фармакотерапії
Марина Поздеева про порушення толерантності до глюкози, маніфестує під час вагітності і про те, чому виникає гестаційний цукровий діабет
Близько 7% всіх вагітностей ускладнюються гестаційним цукровим діабетом (ГСД), що становить понад 200 тисяч випадків в світі щорічно [1]. Поряд з артеріальною гіпертензією і передчасними пологами ГСД відноситься до найбільш частих ускладнень вагітності [2].
- Ожиріння підвищує ризик розвитку гестаційного цукрового діабету при вагітності як мінімум в два рази.
- Глюкозотолерантний тест повинен проводитися всім вагітним на 24-28 тижні вагітності.
- Якщо рівень глюкози в плазмі натще перевищує 7 ммоль / л, говорять про розвиток манифестного цукрового діабету.
- Пероральні цукрознижувальні препарати при ГСД протипоказані.
- ГСД не рахується показанням до планового кесаревого розтину і тим більше до дострокового розродження.
Патофізіологія наслідки гестаційного цукрового діабету і вплив на плід
Починаючи з самих ранніх термінів вагітності плід і формується плацента мають потребу у великій кількості глюкози, яка безперервно подається до плоду за допомогою білків-транспортерів. У зв'язку з цим утилізація глюкози при вагітності значно прискорюється, що сприяє зниженню її рівня в крові. Вагітні жінки мають тенденцію до розвитку гіпоглікемії між прийомами їжі і під час сну, так як плід отримує глюкозу постійно.
Чим небезпечний гестаційний цукровий діабет при вагітності для дитини і матері:
![Марина Поздеева про порушення толерантності до глюкози, маніфестує під час вагітності і про те, чому виникає гестаційний цукровий діабет Близько 7% всіх вагітностей ускладнюються гестаційним цукровим діабетом (ГСД), що становить понад 200 тисяч випадків в світі щорічно [1]](/wp-content/uploads/2019/12/uk-gestacijnij-cukrovij-diabet-pri-vagitnosti-1.png)
У міру прогресування вагітності чутливість тканин до інсуліну неухильно знижується, і концентрація інсуліну компенсаторно збільшується [3]. У зв'язку з цим підвищується базальний рівень інсуліну (натще), а також концентрація стимульованого за допомогою глюкозотолерантного тесту інсуліну (перша і друга фази інсулінового відповіді). Зі збільшенням гестаційного терміну підвищується і елімінація інсуліну з кровотоку.
При недостатньому виробленні інсуліну у вагітних розвивається гестаційний цукровий діабет, який характеризується підвищеною инсулинорезистентностью. Крім того, для ГСД характерно збільшення вмісту проінсуліну в крові, що свідчить про погіршення функції бета-клітин підшлункової залози.
Фактори ризику ГСД
Оцінка ризику розвитку ГСД повинна проводитися ще під час першого візиту вагітної жінки до акушера-гінеколога з приводу вагітності. Існують фактори, які збільшують ризик розвитку ГСД принаймні вдвічі [4], це:
- надлишкова маса тіла і ожиріння (індекс маси тіла (ІМТ) вище 25 кг / м2 і вище 30 кг / м2);
- збільшення маси тіла після 18 років на 10 кг;
- вік вагітної старше 40 років (у порівнянні з жінками у віці 25-29 років);
- приналежність до монголоїдної раси (в порівнянні з європеоїдної).
Крім того, ймовірність ГСД підвищують куріння, малорухливий спосіб життя, генетична схильність до цукрового діабету (ЦД) 2-го типу. В останні роки з'явилася інформація, яка свідчить, що низькорослість може бути асоційована з ГСД [5]. Більш висока ймовірність розвитку інсулінорезистентності під час вагітності у жінок з порушеною толерантністю до глюкози (НТГ); пацієнток, які страждають синдромом полікістозних яєчників, а також на артеріальну гіпертензію [4].
Виділяють і фактори ризику, пов'язані з перебігом вагітності. Так, ймовірність розвитку ГСД значно збільшується при багатоплідній вагітності (в два рази при вагітності двійнятами і в 4-5 разів - трійнею), а також при швидкій набирання ваги під час вагітності. Застосування бета-блокаторів або кортикостероїдів для запобігання загрози передчасних пологів підвищує ризик ГСД на 15-20% і більше [4].
До факторів ризику ГСД, пов'язаним з акушерським анамнезом, відносяться:
- ГСД при попередніх вагітностях;
- глюкозурія (під час справжньої або попередньої вагітності);
- великий плід в анамнезі і / або гідрамніон;
- мертвонародження в анамнезі.
Що не можна при гестаційному цукровому діабеті? При ГСД необхідно обмежити кількість споживаної енергії за добу. Зміни в раціоні повинні бути спрямовані на перехід до дробовому харчуванню (наприклад, три основних прийому їжі і три «перекусу»). Вуглеводи повинні складати не більше 50% раціону, з вмістом жирів і білків по 25%.
Згідно зі стандартами Американської діабетичної асоціації 2013 года [6] жінку відносять до категорії високого ризику розвитку ГСД при виявленні у неї хоча б одного з критеріїв: ожиріння; обтяжена спадковість; ГСД в анамнезі; глюкозурія; синдром полікістозних яєчників в анамнезі.
Про низький ризик розвитку ГСД кажуть, якщо жінка відповідає всім нижчеперелічених критеріям: вік молодше 25 років; нормальну вагу до вагітності; приналежність до етнічної групи з низькою ймовірністю розвитку СД; відсутність родичів першої лінії, які страждають СД; відсутність НТГ в анамнезі; відсутність обтяженого акушерського анамнезу.
Жінки, які не потрапляють в категорію високого і низького ризику, мають помірний ризик розвитку ГСД.
Діагностика гестаційного цукрового діабету: показники і норма
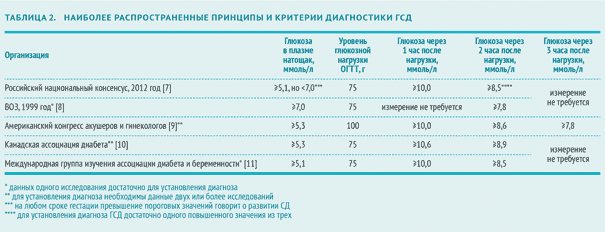
У 2012 році експерти Російської асоціації ендокринологів та експерти Російської асоціації акушерів-гінекологів взяли Російський національний консенсус «Гестаційний цукровий діабет: діагностика, лікування, післяпологове спостереження» (далі - Російський національний консенсус). Згідно з цим документом ГСД виявляють наступним чином:


1 фаза
при першому зверненні вагітної
- глюкоза плазми крові натще, або
- глікірованний гемоглобін (методика, сертифікована відповідно до National Glycohemoglobin Standartization Program NGSP і стандартизована відповідно до референсними значеннями, прийнятими в DCCT - Diabetes Control and Complications Study), або
- глюкоза плазми в будь-який час дня незалежно від прийому їжі.
2 фаза
на 24- 28-му тижні вагітності
- Всім вагітним, в тому числі і тим, у яких не було виявлено відхилень у вуглеводному обміні на ранніх термінах, проводиться пероральний глюкозотолерантний тест (ПГГТ) на 24-28 тижні вагітності. Оптимальний термін - 24-26 тижнів, однак ПГТТ може бути проведено аж до 32 тижня гестації.
У різних країнах ПГТТ проводять з різною глюкозной навантаженням. Інтерпретація результатів також може дещо відрізнятися.
У Росії ПГТТ проводять з 75 г глюкози, а в США і багатьох країнах ЄС діагностичним стандартом визнаний тест з 100 г глюкози. Американська діабетична асоціація підтверджує, що і перший, і другий варіант ПГТТ мають однакову діагностичну цінність [6].
Згідно Російському національному консенсусу в РФ критерієм для постановки діагнозу гестаційний цукровий діабет служать показники вмісту глюкози в плазмі натще більше 7 ммоль / л, а через 2 години після глюкозной навантаження більш-одно 7,8 ммоль / л [7].
Інтерпретацію ПГТТ можуть проводити ендокринологи, акушери-гінекологи і терапевти. Якщо результат тесту свідчить про розвиток манифестного СД, вагітна негайно направляється для ведення до ендокринолога.
Ведення пацієнток з ГСД
Протягом 1-2 тижнів після установки діагнозу пацієнтці показано спостереження акушерами-гінекологами, терапевтами, лікарями загальної практики.
Правила проведення перорального глюкозотолерантного тесту (ПГТТ)
- Тест проводиться на тлі звичайного харчування. Принаймні протягом трьох днів до дослідження в день повинно надходити не менше 150 г вуглеводів.
- Останній перед дослідженням прийом їжі повинен містити принаймні 30-50 г вуглеводів.
- Тест проводять натщесерце (8-14 годин після прийому їжі).
- Пити воду перед проведенням аналізу не забороняється.
- В ході дослідження не можна палити.
- Під час проведення тесту пацієнтка повинна сидіти.
- По можливості напередодні і під час дослідження необхідно виключити прийом препаратів, здатних змінювати рівень глюкози в крові. До них відносяться полівітаміни і препарати заліза, до складу яких входять вуглеводи, а також кортикостероїди, бета-блокатори, бета-адреноміметики.
- Не слід проводити ПГТТ:
- при ранньому токсикозі вагітних;
- при необхідності в суворому постільному режимі;
- на тлі гострого запалення;
- при загостренні хронічного панкреатиту або синдромі резецированного шлунка.
Рекомендації для вагітної з виявленими ГСД згідно Російському національному консенсусу:
Індивідуальна корекція раціону в залежності від маси тіла і росту жінки. Рекомендується повністю виключити легкозасвоювані вуглеводи і обмежити кількість жирів. Їжа повинна розподілятися рівномірно на 4-6 прийомів. У помірних кількостях можуть бути використані некалорійні підсолоджувачі.
Для жінок з ІМТ> 30 кг / м2 середньодобовий калораж повинен бути знижений на 30-33% (приблизно 25 ккал / кг в день). Доведено, що такий захід дозволяє зменшити гіперглікемію і рівень тригліцеридів плазми [12].
- Аеробні фізичні навантаження: ходьба не менш 150 хвилин в тиждень, плавання.
- Самоконтроль основних показників:
- рівень глюкози в капілярної крові натще, перед їжею і через 1 годину після їжі;
- рівень кетонових тіл в сечі вранці натщесерце (перед сном або в нічний час рекомендується додатково приймати вуглеводи в кількості близько 15 г при кетонурии або кетонемії);
- артеріальний тиск;
- ворушіння плода;
- маса тіла.
Крім того, пацієнтці рекомендується вести щоденник самоконтролю і харчовий щоденник.
Показання до інсулінотерапії, рекомендації Російського національного консенсусу
Препарати сульфонілсечовини (глібенкламід, глімепірид) проникають через плацентарний бар'єр і можуть надавати тератогенна дія, тому не застосовуються при ГСД.
- Неможливість досягнення цільового рівня глюкози в плазмі крові
- Ознаки діабетичної фетопатії по УЗД (непряме свідчення хронічної гіперглікемії [13])
- УЗД-ознаки діабетичної фетопатії плода:
- великий плід (діаметр живота більше або дорівнює 75 процентиль);
- гепатоспленомегалия;
- кардіомегалія і / або кардиопатия;
- двоконтурний головки;
- набряк і потовщення підшкірно-жирового шару;
- потовщення шийної складки;
- вперше виявлене або наростаюче багатоводдя при наявності точного діагнозу ГСД (в разі якщо інші причини виключені).
При призначенні інсулінотерапії вагітну ведуть спільно ендокринолог (терапевт) і акушер-гінеколог.
Лікування гестаційного цукрового діабету у вагітних: підбір фармакотерапії
Контролювати ГСД допомагає модифікація способу життя, зокрема, підвищення фізичних навантажень. Клітини м'язової тканини спочатку використовують запаси глікогену для отримання енергії, проте у міру підвищення активності вони змушені споживати глюкозу сироватки крові, завдяки чому її рівень падає. Фізичні вправи сприяють також підвищенню чутливості м'язових клітин до інсуліну. У довгостроковій перспективі фізична активність знижує ризик розвитку ГСД при повторних вагітностях.
Пероральні гіпоглікемічні препарати під час вагітності та лактації протипоказані!
Всі препарати інсуліну відповідно до рекомендацій Американської асоціації з контролю за харчовими продуктами і лікарськими препаратами FDA розділені на дві групи:
- категорія В (несприятливий вплив на плід не виявлено в дослідженнях на тварин, адекватні і контрольовані дослідження на вагітних не проводилися);
- категорія С (несприятливий вплив на плід було виявлено в дослідженнях на тварин, дослідження на вагітних не проводилися).

Відповідно до рекомендацій Російського національного консенсусу:
- всі препарати інсуліну для вагітних повинні призначатися з неодмінним зазначенням торговельної назви;
- госпіталізація при виявленні ГСД не обов'язкова і залежить від наявності акушерських ускладнень;
- ГСД не рахується показанням до планового кесаревого розтину або дострокового розродження.
Список джерел
- Mellitus D. Diagnosis and classification of diabetes mellitus // Diabetes care. 2005; Т.28: С. S37.
- Willhoite M. B. et al. The impact of preconception counseling on pregnancy outcomes: the experience of the Maine diabetes in pregnancy program. Diabet Care 1993; 16: 450-455.
- Gabbe SG, Niebyl JR, Simpson JL. Obstetrics: normal and problem pregnancies. New York: Churchill Livingstone; 2002.
- Schmidt M. I. et al. Prevalence of gestational diabetes mellitus-do the new WHO criteria make a difference? Diabet Med 2000; 17: 376-380.
- Ogonowski J., Miazgowski T. Are short women at risk for gestational diabetes mellitus? // European Journal of Endocrinology 2010 року; Т.162: № 3 - С.491-497.
- American Diabetes Association. Standards of Medical Care in Diabetes - 2013. Diabetes Care. Jan 2013. 36 Suppl 1: S11-S66.
- Краснопільський В. І., Дідів І. І., Сухих Г. Т. Російський національний консенсус «Гестаційний цукровий діабет: діагностика, лікування, післяпологове спостереження» // Цукровий діабет. 2012; № 4.
- World Health Organization. Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications. Part 1: Diagnosis and Classification of Diabetes Mellitus. WHO / NCD / NCS / 99.2 ed. Geneva: World Health Organization; 1999.
- American College of Obstetricians and Gynecologists. Screening and diagnosis of gestational diabetes mellitus. Committee Opinion No. 504. Obstetrics & Gynecology 2011 року; 118: 751-753.
- Canadian Diabetes Association 2008 Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada. Canadian Journal of Diabetes 2008; 32 (Suppl 1).
- International Association Of Diabetes And Pregnancy Study Groups Consensus Panel. International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy. Diabetes Care2010; 33 (3): 676-682.
- Franz M. J. et al. Nutrition principles for the management of diabetes and related complications (Technical Review). Diabetes Care 1994 17: 490-518.
- Schaefer-Graf UM, Wendt L, Sacks DA, Kilavuz Ö, Gaber B, Metzner S, Vetter K, Abou-Dakn M. How many sonograms are needed to reliably predict the absence of fetal overgrowth in gestational diabetes mellitus pregnancies? Diabetes Care. 2011 Jan; 34 (1): 39-43.
Prevalence of gestational diabetes mellitus-do the new WHO criteria make a difference?
Are short women at risk for gestational diabetes mellitus?
How many sonograms are needed to reliably predict the absence of fetal overgrowth in gestational diabetes mellitus pregnancies?
 Наш ассоциированный член www.Bikinika.com.ua. Добро пожаловать в мир азарта и удачи! Новый сайт "Buddy.Bet" готов предоставить вам широкий выбор азартных развлечений.
Наш ассоциированный член www.Bikinika.com.ua. Добро пожаловать в мир азарта и удачи! Новый сайт "Buddy.Bet" готов предоставить вам широкий выбор азартных развлечений.